第6話 局所麻酔薬
穿刺中に患者さんに動かれてしまうと危険なため介助者がしっかり体を支え、事前に何かあれば口頭で伝えてもらうようにしましょう。
12015年5月22日• このように各患者さんに応じて、麻酔が選択され、組み合わせられています。 脊髄麻酔後の永続的神経障害の発生頻度 Horiocker TTらの1997年の報告によると脊髄麻酔を行った4767例中、穿刺時に異常感覚を生じた例は298例(6. 血圧低下などが起こったらすぐに執刀医に報告し、対処できるよう準備しておきましょう。
6s ease 0s; transition: transform 0. 2001年Viannaらの報告では9人の脊髄くも膜下麻酔の症例中6例に馬尾症候群が発症し20年間後遺症が不変のままでした。
「脊髄麻酔後に神経障害が起こる原因として、局麻薬の神経毒性が問題になることはほとんどなく、実際は刺入外傷や注入圧外傷という物理的な要因が主である」 局麻薬の毒性で神経障害が出るとするのであれば、脊髄麻酔と末梢神経麻酔の比較において、2500倍もの発生頻度の差が出ることは考えられないからです。
そのうち6名が永続的な神経障害を伴う神経損傷の発生したとあります。

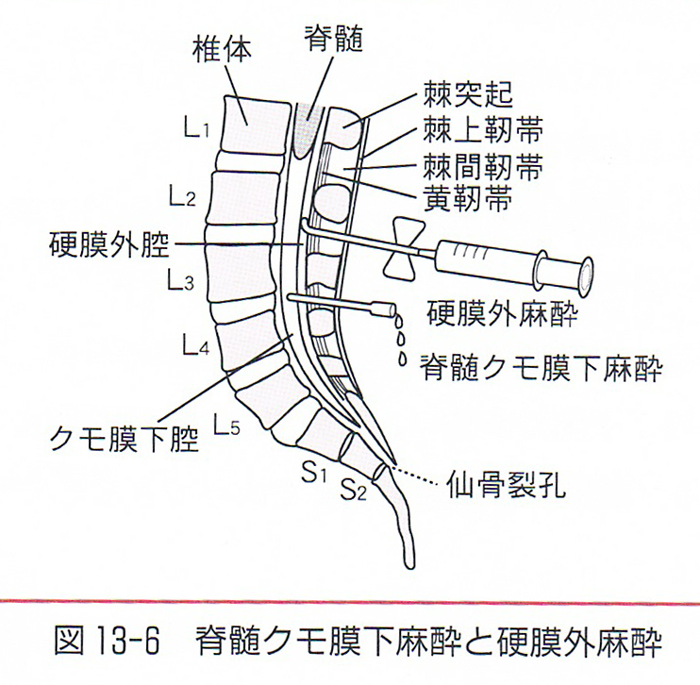
脊髄のくも膜下腔は、くも膜と呼ばれる 髄膜と硬膜として知られる髄膜との間に含まれる、 脳 脊髄液 (または 脳脊髄液または CSF )で満たされた空間である。 85em; left: 0; margin: -3px 0 0 0; display: block; width: 5px; height: 7px; background: url. はじめに 脊髄くも膜下麻酔では局所麻酔薬(リドカイン、ブピバカイン、テトラカインなど)の神経毒により馬尾症候群を発症する可能性が1万~5万分の1の確率で起こりうることが言われており(日本麻酔科学会HPより)、その症例報告が散見されるようになっていますが、その原因は医療過誤であるのか、神経毒により偶発的に起こる事故なのかあいまいにされ、かつ、自然治癒する症例と永続する症例を区別することなく、後遺症を残す実数を明示していない現実があります(2017. 脊椎麻酔の特定の場合において、後者の目的は、背中下部およびすべての下肢に沿った痛みに対する感受性を相殺することである。 というように私と同じ見解を示す麻酔科の教授たちが少なくないと思われます。
19患者は注射部位のレベル、したがって腰椎レベルの 感染症を有する。
患者は出血しやすい先天性凝固疾患を患っています。
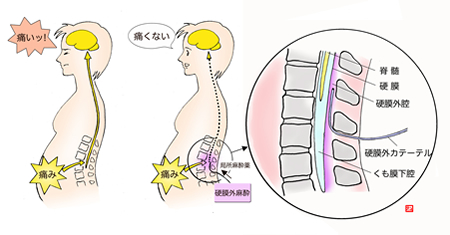
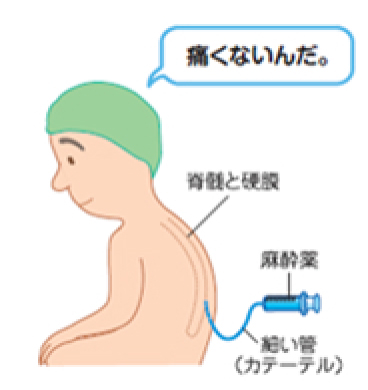
脊髄くも膜下麻酔とは何ですか? 脊髄くも膜下麻酔は、脊髄神経における信号の伝達を妨害します。
穿刺が困難な場合 脊椎手術後の患者さんや高度の肥満の方は穿刺できなかったり、 麻酔後の効果が不十分になる可能性があるため禁忌です。
ご質問などあれば遠慮なく術前外来担当医あるいは麻酔担当医までおっしゃってください。
手術を受ける間は、痛みはないことはもちろんですが、意識があるかないかということも心配される方がおられると思います。 だいたい1週間を過ぎれば、消失します。
術部位によっては体位を調整して効かせたい場所を限定して麻酔を効かせることがあります。
2016年8月19日• 正式には、脊髄くも膜下麻酔とよぶ。
腰椎麻酔、脊椎麻酔とも呼ばれます。
注射部位における感染症の発症。 6 ; text-shadow: 0 2px 0px rgba 17,107,63,0. Analgesia:無痛• より高い位置での挿入を練習することによって、麻酔科医は針 - カニューレで脊髄を穿刺するかまたはつまむ可能性が高くなり、それを損傷する。 また、麻酔に関しての疑問や不安な点があればどうぞお尋ねください。
72014年10月2日• 左右片方の下半身だけで麻酔がよい場合には、横向きで下になっている方だけ効くように、5-20分程度そのまま横向きになったままの状態でいていただきます。
5%(170~200人に1人)程度で、特別な治療をしなくても1週間程度で治まります。
28em; line-height: 1; font-size: 1. ショック状態• そのほか、 静脈から持続的に鎮痛薬を注入する方法や、さらに 患者さん自身がボタンを押して鎮痛薬の注入量をふやす方法も可能です。
この必要な前提の後、彼らが作り出す痛みのために、一般的に脊椎麻酔の使用を必要とする医学的状況は以下の通りです:• すぐに足やお尻がしびれてきます。
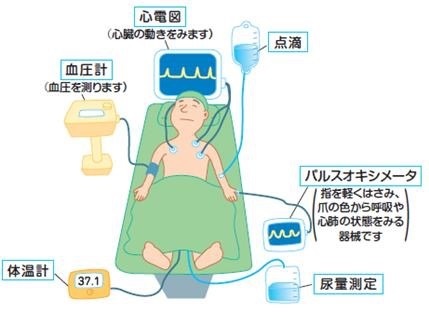
30 1万例あたりの発生人数 全身麻酔の合併症・偶発症 歯が欠ける、抜ける 気管にチューブを入れる操作や、麻酔から目覚める時に歯を食いしばることにより、グラグラした歯や義歯が損傷することがあります。 この間は、麻酔科医か看護師がずっとついていますから,痛み,寒気,吐き気などがあれば教えて下さい。 凝固や血小板機能に異常のない人で硬膜外血腫が生じた例も報告されていますが、きわめて稀です。
7しかし、1万人から5万人に1人程度の頻度で、腰髄下部以下の神経支配領域の知覚異常、運動障害、膀胱直腸障害など(馬尾症候群)を生じることがあります。
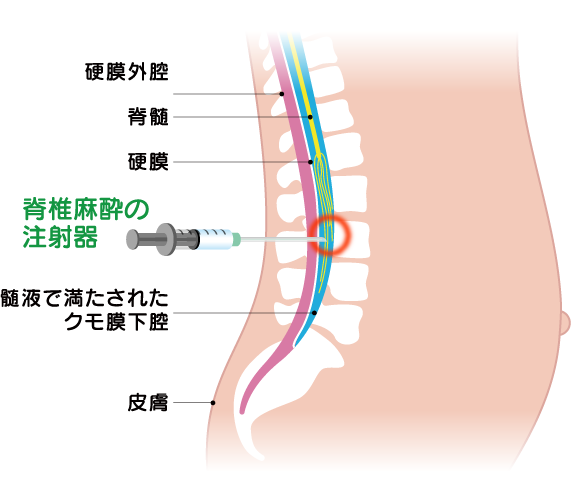
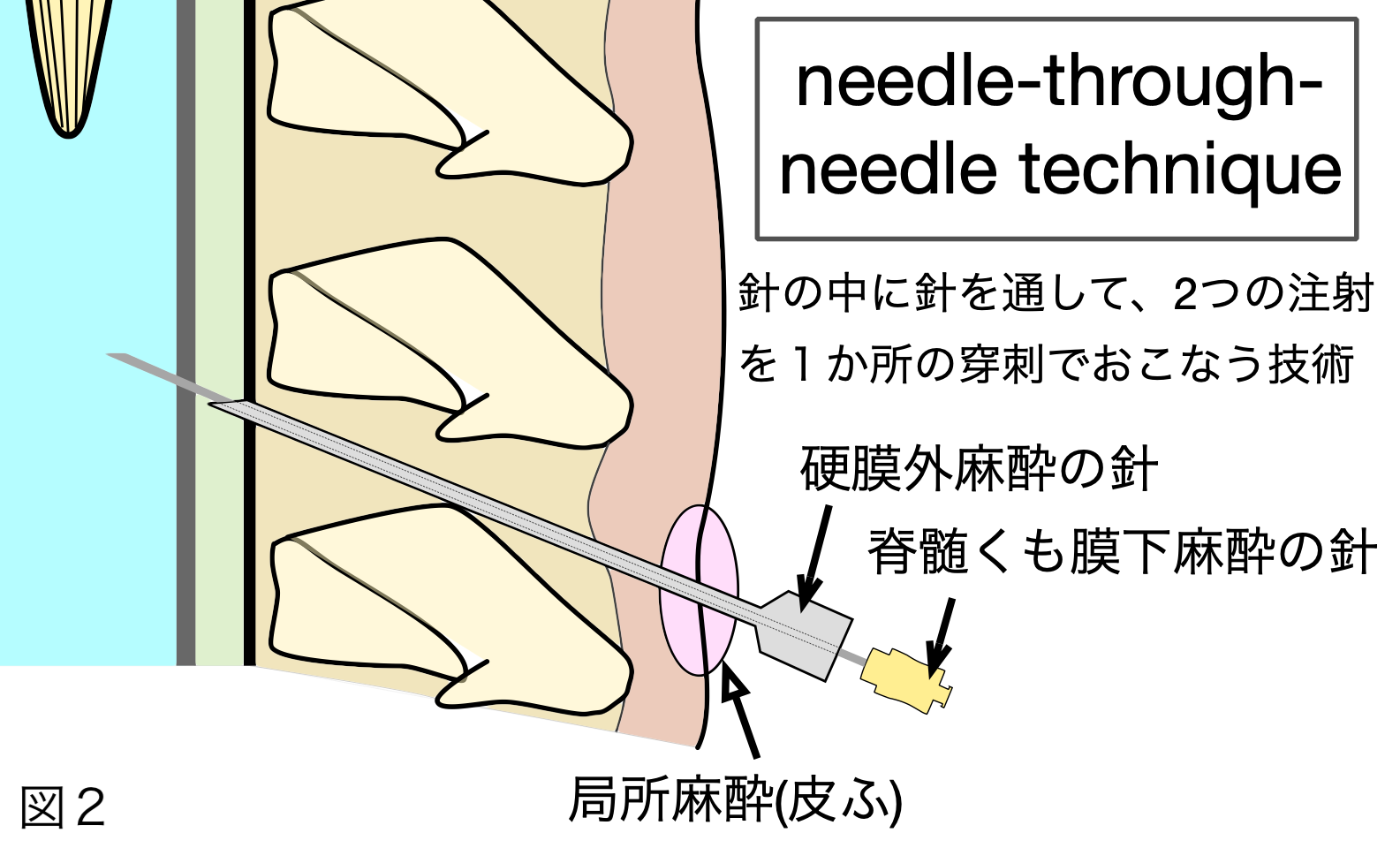
針は皮膚、皮下、棘上靭帯、棘間靭帯、黄色靭帯、硬膜くも膜を経て、脊髄くも膜下腔に達します。
脊髄くも膜下麻酔の禁忌 脊髄くも膜下麻酔の禁忌は次の通りです。
頭側への広がりが不十分な場合は、ヘッドダウンすることもあります。

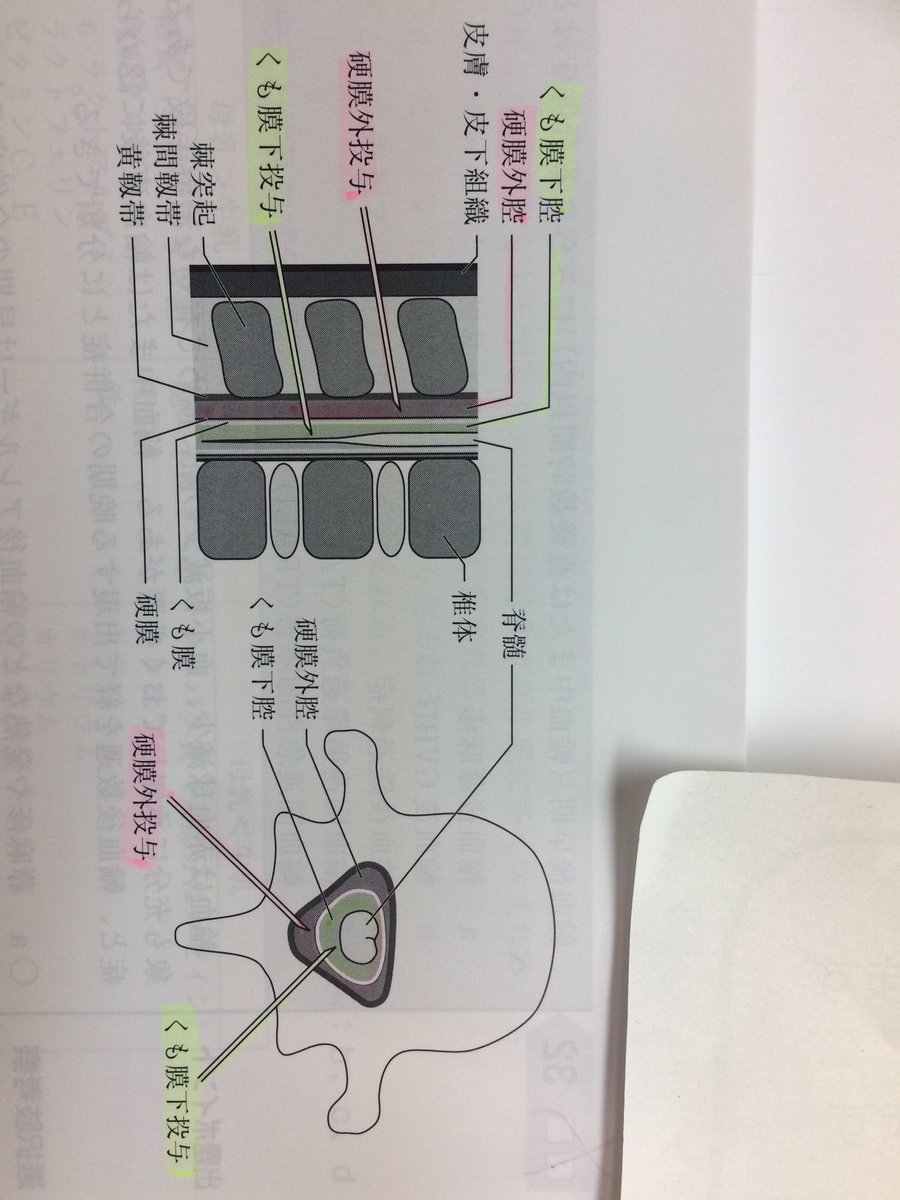
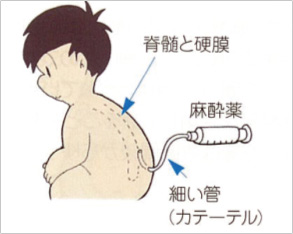
血腫と同様に、神経を圧迫して感覚や運動を麻痺させることがあります。 2016年7月13日• 脊髄くも膜下腔は脳脊髄液の中に馬尾神経が走行していて、その空間に直接薬を注入します。
18医師が最初に穿刺部位を局所的に麻痺させるので、針を挿入することは通常苦痛ではありません。
、この麻酔では、脊髄腔の直前で針を止めます。
このようないわゆる脊髄後頭痛は通常、うまく治療することができます。
たぶん昔の外科医の先生達は脊髄に当てて麻酔をしていたからでしょう。
歩ける方は原則として麻酔科外来へおこしいただき、術前外来担当医の診察を受けていただきます。
2s ease 0s; -ms-transition: opacity 0. しかしながら、最も一般的な鎮痛薬はフェンタニル、スフェンタニルです。
経過は、特別な治療をしなくても、1週間程度で軽快します。
背中を前方に曲げた状態で座位。
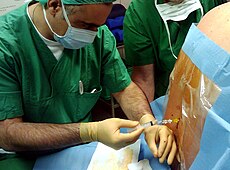
患者さんを横向きにし、医師が穿刺しやすいように患者さんの背中がベッドサイドのぎりぎりに来るように移動してもらいます。 虫垂炎で腰から脊椎麻酔を受けた方も多いはず。
1胸部より上まで麻酔が広がると徐脈になることもあります。 6s ease 0s; -webkit-transition: transform 0. 3、腰椎麻酔の合併症 腰椎麻酔では、血圧低下、頭痛、吐気・嘔吐、尿閉、脊髄神経麻痺などの合併症が起こる可能性があります。
局所麻酔 痛みを伴う処置を行う部分だけに麻酔を行う方法です。
PMDAによって十数万円という金額をはじき出された場合、おそらく恨みは一生消えません。
気管にチューブを入れるときや、長時間の人工呼吸で声帯に少し傷がつき、麻酔から覚めたあと、喉の痛みやかすれ声になることがあります。


ザ・ 脊髄くも膜下麻酔 脊髄神経を麻痺させる方法です。 実際に腰椎麻酔がどのような手順で行われるか説明します。 患者は、いくらかの深刻な脊柱変形を有しているか、または 脊椎において重症型の 関節炎を患っている。
82020年12月19日• 麻酔医は点滴や輸血、血圧を上げる薬で低血圧に対応し、高すぎる血圧にも治療薬で即座に対応します。
手術医療は、手術室に限られたものではなく術前から術後まで、各診療科の医師、麻酔科医師、手術室看護師、臨床工学技師、薬剤師など、チーム医療として各所と連携しながら、ひとりひとりの患者さんのために取り組まれています。
全身麻酔中は麻酔科医が手術の進行に合わせて最適な麻酔薬の量を調整しますので、手術中に麻酔が切れるということもありません。
麻酔薬がリキュールスペースに注入されてからわずか数分後、患者は通常、患部に温かさとうずきを感じます。